Terobosan: Paru-paru Babi Ditransplantasikan ke Manusia, Berfungsi 9 Hari Tanpa Penolakan Hiperakut
Jakarta, 5 September 2025 — Bidang transplantasi organ mencatat lompatan sains: tim dokter di Tiongkok berhasil menanamkan paru-paru babi yang direkayasa genetik ke tubuh penerima manusia yang dinyatakan mati otak. Organ tersebut berfungsi selama sembilan hari dan—yang paling krusial—tidak mengalami penolakan hiperakut pada fase awal. Hasil ini memberi bukti awal bahwa hambatan antibodi yang selama ini menjadi momok pada xenotransplantasi paru bisa diterobos, meski respons imun adaptif tetap muncul beberapa hari kemudian.
Detail eksperimen: siapa, di mana, dan bagaimana
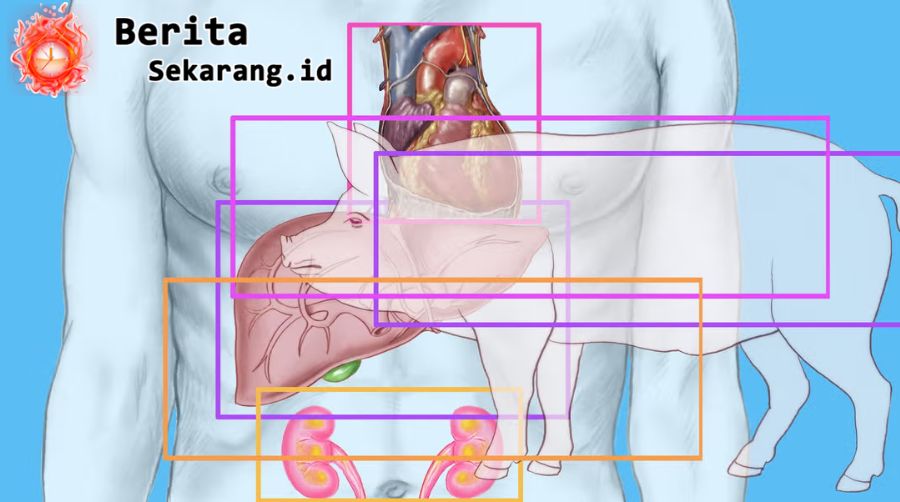
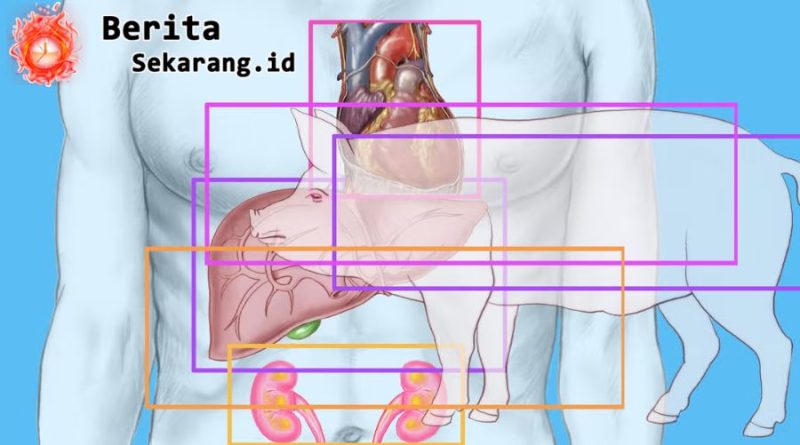
Prosedur dilakukan di First Affiliated Hospital of Guangzhou Medical University terhadap pria 39 tahun yang telah dinyatakan mati otak dengan persetujuan keluarga. Donor adalah babi yang melalui enam perubahan genetik untuk menekan reaksi penolakan (tiga gen babi dinonaktifkan dan tiga gen manusia ditambahkan). Setelah diimplantasikan, paru-paru babi viabel dan fungsional sepanjang periode pemantauan 216 jam (9 hari). Eksperimen dihentikan pada hari ke-9 atas permintaan keluarga.
Kenapa pencapaian ini penting?
Berbeda dari ginjal atau jantung, paru-paru adalah organ paling “rewel” dalam transplantasi lintas spesies: permukaan yang luas, paparan langsung ke lingkungan, serta jalur imun yang kompleks. Pada upaya awal ini, penolakan hiperakut—fase destruksi organ oleh antibodi praterbentuk dalam hitungan menit–jam—tidak terjadi. Namun, edema berat yang menyerupai primary graft dysfunction tampak pada 24 jam pertama, dan aktivasi antibodi terhadap xenograft ikut menyumbang cedera jaringan pada post op hari ke-3 dan ke-6. Artinya, barrier paling awal bisa dihindari, tetapi tantangan penolakan imunitas masih harus ditangani.
Poin kunci: tidak ada penolakan hiperakut di awal; fungsi paru bertahan sembilan hari; respons antibodi muncul kemudian dan perlu strategi imunosupresi yang lebih canggih.
Bagaimana para ilmuwan “menjinakkan” imun manusia?
Pada xenotransplantasi, tubuh manusia mengenali epitop gula dan protein dari babi sebagai “musuh”. Perubahan genetik donor menurunkan ekspresi target antibodi dan complement yang memicu pembekuan dan kerusakan jaringan. Selain itu, tim bedah menerapkan regimen imunosupresi standar riset, pengawetan organ, serta protokol monitoring intensif untuk memantau tanda penolakan, infeksi, dan disfungsi organ.
Apa saja yang diuji dan ditemukan?
- Fungsi paru: pertukaran gas dan tanda vital penerima menunjukkan organ bekerja pada hari-hari awal.
- Imunologi: tidak tampak hyperacute rejection; antibody-mediated injury muncul beberapa hari pasca-operasi.
- Keselamatan: tidak terdeteksi tanda infeksi awal dari donor ke penerima selama periode pemantauan.
Masih jauh dari praktik klinis
Meski bersejarah, penelitian ini belum membuka praktik klinis untuk pasien hidup. Studi dilakukan pada penerima yang mati otak demi memahami respons imun manusia terhadap paru babi yang dimodifikasi. Tantangan besar tersisa: meredam antibodi de novo, mencegah edema paru, menekan inflamasi, dan memastikan keamanan infeksi (termasuk isu porcine endogenous retrovirus). Para ahli menilai dibutuhkan seri uji praklinis tambahan sebelum regulator mempertimbangkan izin uji klinis terbatas pada pasien hidup dengan risiko sangat tinggi.
Di mana posisi studi ini dalam peta xenotransplantasi?
Beberapa tahun terakhir, dunia melihat uji ginjal dan jantung babi pada manusia—sebagian pada penerima mati otak, sebagian pada pasien hidup dengan pengawasan ketat. Paru-paru tertinggal karena kerumitannya. Keberhasilan mempertahankan fungsi paru babi selama sembilan hari tanpa penolakan hiperakut menjawab satu pertanyaan mendasar: apakah paru babi yang direkayasa gen dapat “bertahan” di tubuh manusia untuk jangka berarti? Jawaban awalnya: bisa, tapi belum stabil.
Dampak bagi krisis organ
Jika suatu saat lung xenotransplantation mencapai tahap klinis, dampaknya bisa signifikan. Ribuan pasien setiap tahun meninggal menunggu donor paru. Sumber organ alternatif—dengan genetic tailoring dan protokol imunosupresi yang tepat—berpotensi mengurangi antrean. Namun, jalan ke sana menuntut standar keselamatan ekstrem, transparansi data, dan pengawasan etik yang ketat.
Catatan etik dan regulasi
Studi pada penerima yang mati otak dilakukan dengan persetujuan keluarga dan protokol etik riset. Ke depan, regulator harus menakar rasio manfaat–risiko, menyiapkan informed consent yang komprehensif, serta jalur pelaporan publik yang transparan. Diskursus sosial—terkait kesejahteraan hewan, biosekuriti, dan akses setara—akan berjalan beriringan dengan kemajuan teknis.
Apa langkah berikutnya?
- Optimasi genetik: kombinasi penghapusan xenoantigen dan penambahan gen manusia pelindung endotel.
- Skema obat: penyesuaian imunosupresi untuk menekan antibodi de novo tanpa menambah beban infeksi.
- Preservasi organ: teknik perfusi dan oksigenasi ex vivo untuk meminimalkan cedera iskemia–reperfusi.
- Replikasi studi: uji berulang pada penerima mati otak dengan follow-up lebih panjang dan data lengkap patologi.
Rangkuman poin penting
- Pertama kalinya paru-paru babi yang direkayasa genik berfungsi di tubuh manusia (penerima mati otak) selama 9 hari.
- Penolakan hiperakut tidak terjadi; cedera imun terkait antibodi muncul pada hari ke-3 dan ke-6.
- Masih tahap praklinis; fokus dunia sains: imunologi, keselamatan infeksi, dan reproduktibilitas hasil.
Tautan Terkait
Sumber: KilasanBerita.id